Inserción de un marcapasos
Descripción general del procedimiento
¿Qué es la inserción de un marcapasos?
La inserción de un marcapasos es la implantación en el tórax (justo por debajo de la clavícula) de un pequeño dispositivo electrónico que ayuda a regular los problemas eléctricos que tiene el corazón. Cuando se produce un problema, como una frecuencia cardíaca lenta, se puede recomendar un marcapasos para asegurar que los latidos del corazón no se desaceleren a una frecuencia cardíaca peligrosamente lenta.
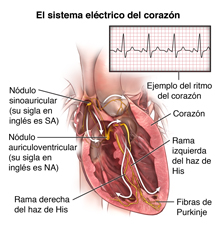
El sistema de conducción eléctrica del corazón
El corazón es básicamente una bomba formada de tejido muscular que es estimulada por corrientes eléctricas, que normalmente siguen un circuito específico dentro del corazón.
Este circuito eléctrico normal comienza en el nódulo sinusal o SA, que es una pequeña masa de tejido especializado localizado en la aurícula derecha (cámara superior) del corazón. El nódulo sinusal genera un estímulo eléctrico de 60 a 100 veces por minuto bajo condiciones normales. Este impulso eléctrico del nódulo sinusal inicia el latido cardíaco.
El impulso eléctrico viaja desde el nódulo sinusal hasta el nódulo auriculoventricular (AV) en la parte inferior de la aurícula derecha. Desde allí el impulso continúa por una vía de conducción eléctrica llamada sistema de "His-Purkinje" hacia los ventrículos (cámaras inferiores) del corazón. Cuando se produce el estímulo eléctrico provoca la contracción muscular y bombea sangre al resto del cuerpo. Este proceso de estimulación eléctrica seguido de la contracción muscular es lo que produce el latido del corazón.
Puede ser necesario un marcapasos cuando existen problemas en el sistema de conducción eléctrica del corazón. El marcapasos puede ser de utilidad cuando se altera la coordinación de la estimulación eléctrica del corazón al músculo cardíaco, y la consecuente respuesta de las cavidades de bombeo del corazón.
¿Qué es un marcapasos?
El marcapasos es un dispositivo médico para salvar la vida, y está compuesto de tres partes: un generador de pulso, una o más derivaciones y un electrodo para cada derivación. El marcapasos le indica al corazón que lata cuando el latido es demasiado lento o irregular.
El generador de pulso es una pequeña cajita de metal que contiene un circuito electrónico y una batería, y regula los impulsos que se envían al corazón.
La derivación (o derivaciones) es un cable con aislamiento que se conecta al generador de pulso en un extremo y el otro extremo se coloca dentro de una de las cavidades del corazón. El electrodo en el extremo de una derivación entra en contacto con la pared del corazón. La derivación emite los impulsos eléctricos al corazón. También percibe la actividad eléctrica del corazón y transmite esta información al generador de pulso. Las derivaciones del marcapasos se pueden colocar en la aurícula (cavidad superior) o el ventrículo (cavidad inferior) o en ambos, según cuál sea el cuadro clínico.
Si la frecuencia cardíaca es más lenta que el límite programado, se envía un impulso al electrodo por medio de la derivación, que hará que el corazón lata más rápido.
Cuando el corazón late a una frecuencia más rápida que el límite programado, el marcapasos suele monitorear la frecuencia cardíaca y no manda impulsos. Los marcapasos modernos están programados para funcionar solamente cuando sea neces ario, por lo que no compiten con los latidos naturales del corazón. Por lo general, no se enviará ningún impulso eléctrico al corazón a menos que la frecuencia cardíaca natural caiga por debajo del límite inferior del marcapasos.
En la actualidad se está usando un tipo de marcapasos más nuevo, llamado marcapasos biventricular, para el tratamiento de la insuficiencia cardíaca congestiva. A veces en la insuficiencia cardíaca, los dos ventrículos no bombean con normalidad. Cuando esto sucede el corazón bombea menos sangre. El marcapasos biventricular regula el ritmo de ambos ventrículos simultáneamente al aumentar la cantidad de sangre que bombea el corazón. Este tipo de tratamiento se llama terapia de resincronización cardíaca o CRT, por sus siglas en inglés.
Después de la inserción de un marcapasos, se concertarán citas programadas regularmente para asegurarse de que el marcapasos esté funcionando correctamente. El médico utiliza una computadora especial, llamada programador, para revisar la actividad del marcapasos y ajustar las configuraciones según sea necesario.
Otros procedimientos relacionados que pueden usarse para evaluar el corazón incluyen: electrocardiograma (ECG) en reposo o de esfuerzo, monitor Holter, ECG de señal promediada, cateterización cardíaca, radiografía de tórax, tomografía computarizada (TC) de tórax, ecocardiografía, estudios electrofisiológicos, resonancia magnética nuclear (RMN) del corazón, escaneos de perfusión miocárdica, angiografía con radionúclidos y TC ultrarrápida. Consulte estos procedimientos para obtener información adicional.
Razones para realizar el procedimiento
Es posible que se inserte un marcapasos para estimular una frecuencia cardíaca más rápida cuando el corazón late demasiado lento, y cuando otros métodos terapéuticos, como los medicamentos, no han mejorado la frecuencia cardíaca.
Los problemas del ritmo cardíaco pueden causar dificultades porque el corazón no puede bombear una cantidad suficiente de sangre al cuerpo. Si el latido del corazón es demasiado lento, la sangre bombea muy lentamente. Si la frecuencia cardíaca es demasiado rápida o irregular, las cavidades del corazón no se llenan con sangre suficiente para bombear en cada latido. Cuando el cuerpo no recibe suficiente sangre, se pueden presentar síntomas como fatiga, mareos, desmayos y/o dolor de pecho.
Algunos ejemplos de problemas de la frecuencia o ritmo cardíaco, por los cuales se podría insertar un marcapasos son, entre otros:
Bradicardia: se presenta cuando el corazón late demasiado lento
Síndrome taqui-bradi: latidos del corazón rápidos y lentos, de manera alternada
Bloqueo cardíaco: se presenta cuando se demora o se bloquea la señal eléctrica después de salir del nódulo sinusal; existen varios tipos de bloqueos cardíacos
Su médico puede recomendarle la inserción de un marcapasos por otros motivos.
Riesgos del procedimiento
Algunos riesgos posibles del marcapasos pueden incluir, entre otros, los siguientes:
Sangrado en el lugar de la incisión o de inserción del catéter
Daño en el vaso en el lugar de inserción del catéter
Infección del lugar de la incisión o del catéter
Neumotórax: acumulación de aire en la cavidad pleural que provoca el colapso del pulmón
Si está embarazada o sospecha que puede estarlo, debe informárselo a su médico. Si está amamantando, debe informárselo a su médico.
Los pacientes con alergia o sensibilidad a ciertos medicamentos o al látex deben informarlo a su médico.
A algunos pacientes, tener que estar acostados sin moverse sobre la mesa durante el procedimiento podría causarle cierta molestia o dolor.
Es posible que existan otros riesgos dependiendo de su estado de salud específico. Recuerde consultar todas sus dudas con su médico antes del procedimiento.
Antes del procedimiento
Su médico le explicará el procedimiento y le ofrecerá la oportunidad de formular las preguntas que tenga al respecto.
Se le pedirá que firme un formulario de consentimiento mediante el que autoriza la realización de la prueba. Lea el formulario atentamente, y pregunte si hay algo que no le resulta claro.
Infórmele al médico si tiene sensibilidad o alergia a algún medicamento, látex, cinta adhesiva, yodo o agentes anestésicos (locales y generales).
Deberá ayunar durante un período determinado antes del procedimiento. Su médico le avisará cuánto tiempo deberá ayunar, generalmente durante la noche.
Si está embarazada o sospecha estarlo, debe informárselo a su médico.
Informe a su médico sobre todos los medicamentos (con receta y de venta libre) y suplementos de hierbas u otros suplementos que esté tomando.
Informe a su médico si tiene una enfermedad de las válvulas cardíacas, ya podría ser necesario administrarle antibióticos antes del procedimiento.
Informe a su médico si tiene antecedentes de trastornos hemorrágicos o si está tomando medicamentos anticoagulantes (diluyentes sanguíneos), aspirina u otros medicamentos que afecten la coagulación de la sangre. Quizá sea necesario que deje de tomar algunos de estos medicamentos antes del procedimiento.
Su médico puede solicitar un análisis de sangre antes del procedimiento para determinar cuánto tarda en coagular la sangre. También pueden realizarse otros análisis de sangre.
Tal vez le administren un sedante antes del procedimiento para ayudarlo a relajarse. Si se le administra un sedante, necesitará que alguien lo lleve a su hogar luego.
En función de su estado clínico, su médico puede solicitar otra preparación específica.
Durante el procedimiento
La inserción del marcapasos se puede realizar de forma ambulatoria o como parte de su internación en un hospital. Los procedimientos pueden variar en función de su estado y de las prácticas de su médico.
Por lo general, la inserción de un marcapasos sigue este proceso:
Se le pedirá que se quite las joyas u otros objetos que puedan interferir con el procedimiento.
Se le pedirá que se quite la ropa y se le entregará una bata para que se la ponga.
Se le pedirá que vacíe la vejiga antes del procedimiento.
Si hay mucho pelo en el sitio de la incisión, puede ser recortada.
Se colocará una vía intravenosa (IV) en la mano o en el brazo antes del procedimiento para inyectarle medicamentos o administrarle líquidos por vía intravenosa si los necesita.
Se lo acostará boca arriba en la mesa de procedimiento.
Estará conectado a un monitor de electrocardiograma (ECG) que registra la actividad eléctrica del corazón y lo controla durante el procedimiento a través de unos pequeños electrodos adhesivos. Durante el procedimiento se controlarán las constantes vitales (frecuencia cardíaca, presión arterial, frecuencia respiratoria y nivel de oxigenación).
Se colocarán grandes almohadillas de electrodos en la parte anterior y posterior del pecho.
Le administrarán un sedante a través de la vía IV antes de empezar el procedimiento para que se tranquilice. Sin embargo, probablemente permanezca despierto durante el procedimiento.
La zona de inserción del marcapasos se limpiará con un jabón antiséptico.
Se colocarán paños estériles y una sábana alrededor de esta zona.
Se le inyectará un anestésico local en la piel en el lugar de la inserción.
Una vez que el anestésico haya hecho efecto, el médico hará una pequeña incisión en el lugar de la inserción.
Se insertará una vaina o introductor en un vaso sanguíneo, generalmente bajo la clavícula. La vaina es un tubo de plástico a través del cual se insertará el cable conductor del marcapasos en el vaso sanguíneo para hacerlo avanzar hasta el corazón.
Será muy importante que permanezca quieto durante el procedimiento para que el catéter no se salga de lugar y para evitar lesiones en el lugar de inserción.
El cable conductor se insertará a través de la vaina en el vaso sanguíneo. El médico hará avanzar el cable conductor a través del vaso sanguíneo hasta el corazón.
Una vez que el cable conductor esté dentro del corazón se probará para verificar su ubicación adecuada y su funcionamiento. Pueden insertarse uno, dos o tres cables conductores, en función del tipo de dispositivo que haya elegido su médico para su afección. Puede usarse la fluoroscopia (un tipo especial de rayos X que se visualizará en un monitor de televisión) para ayudar a probar la ubicación de los cables conductores.
A través de la incisión (inmediatamente debajo de la clavícula), se pasará el generador del marcapasos, por debajo de la piel, después de haber conectado el cable conductor al generador. Por lo general, el generador se colocará en el lado no dominante. (Si es diestro, el dispositivo se colocará en la parte superior izquierda del pecho. Si es zurdo, el dispositivo se colocará en la parte superior derecha del pecho).
Se observará el ECG para asegurarse de que el marcapasos esté funcionando correctamente.
Se cerrará la incisión en la piel con suturas, tiritas adhesivas o un pegamento especial.
Se aplicará una venda o un vendaje estéril.
Después del procedimiento
En el hospital
Después del procedimiento, pueden trasladarlo a la sala de recuperación, donde permanecerá en observación, o pueden llevarlo nuevamente a la habitación del hospital. Una enfermera controlará sus constantes vitales.
Debe informar de inmediato a su enfermera si siente dolor u opresión en el pecho, o cualquier otro dolor en el lugar de la incisión.
Después de finalizar el período de reposo en cama, puede levantarse. La enfermera lo ayudará la primera vez que se levante y controlará su presión arterial mientras está acostado en la cama, sentado y de pie. Debe moverse lentamente al levantarse de la cama, para evitar marearse debido al período de reposo.
Podrá comer o beber una vez que esté completamente despierto.
El lugar de inserción puede estar irritado o adolorido, pero, de ser necesario, pueden administrarle analgésicos.
Su médico lo visitará en su habitación mientras esté recuperándose. El médico le dará indicaciones específicas y responderá a todas las preguntas que tenga.
Una vez que la presión arterial, el pulso y la respiración estén estables y que usted esté alerta, lo llevarán a su habitación en el hospital o le darán el alta para que regrese a su hogar.
Si el procedimiento se realiza en forma ambulatoria, se le permitirá marcharse una vez que haya terminado el proceso de recuperación. Sin embargo, si existen inquietudes o problemas, es posible que permanezca en el hospital uno o varios días más.
Debe prever que alguien lo lleve a su hogar después del procedimiento.
En su hogar
Seguramente podrá regresar a su rutina diaria en pocos días. Su médico le dirá si necesita más tiempo para volver a sus actividades normales. Además, no deberá levantar ni empujar cosas por unas semanas. Es posible que se le indique limitar los movimientos del brazo del lado que se colocó el marcapasos, según las preferencias de su médico.
Probablemente podrá reanudar su dieta usual, a menos que su médico le indique lo contrario.
Será importante que mantenga el lugar de la inserción limpio y seco. Le darán indicaciones para bañarse y ducharse.
Su médico le dará instrucciones específicas acerca de conducir.
Pregúntele al médico cuándo podrá volver a trabajar. La naturaleza de su ocupación, su estado de salud general y su progreso determinarán cuándo podrá volver al trabajo.
Avise al médico ante cualquiera de los siguientes cuadros:
fiebre y/o escalofríos
aumento del dolor, enrojecimiento, hinchazón, sangrado u otra secreción del lugar de la inserción
dolor/presión en el pecho, náuseas y/o vómitos, sudoración abundante, mareos y/o desmayos
palpitaciones
Es posible que su médico le brinde instrucciones adicionales o alternativas después del procedimiento, en función de su situación específica.
Precauciones sobre el marcapasos
Es necesario tener siempre en cuenta las siguientes precauciones. Consulte lo siguiente en detalle con su médico, o llame a la compañía que fabricó el dispositivo:
Lleve siempre consigo una tarjeta de identificación que indique que tiene un marcapasos. Además, puede llevar puesto un brazalete de identificación médica que indique que tiene un marcapasos.
Tenga cuidado cuando pase por los detectores de seguridad de los aeropuertos. Pregúntele a su médico si es seguro pasar por estos detectores con el tipo de marcapasos que usted tiene. En particular, quizás deba evitar ser pesquisado con dispositivos detectores portátiles, ya que estos dispositivos pueden afectar su marcapasos.
No se le puede realizar un procedimiento de resonancia magnética nuclear (RMN). También debe evitar permanecer cerca de grandes campos magnéticos, como lugares de generación de energía, o lugares industriales como depósitos de chatarra que utilizan grandes imanes.
Absténgase de la diatermia (utilización de calor en fisioterapia para tratar los músculos).
Apague los motores grandes, como los de los automóviles o los barcos, si está trabajando en ellos (estos pueden crear un campo magnético).
Evite las maquinarias de alto voltaje o de radar, como las de los transmisores de radio o televisión, los soldadores de arco eléctrico, los cables de alta tensión, las instalaciones de radar o los hornos de fundición.
Si se someterá a un procedimiento quirúrgico, debe evitar la electrocauterización. (El dispositivo de electrocauterización que controla el sangrado puede interferir con el marcapasos).
Cuando participe en una actividad física, recreativa o deportiva, protéjase de recibir golpes en el marcapasos. Un golpe en el pecho, cerca del marcapasos, puede alterar su funcionamiento. Si recibe un golpe en esa zona, se recomienda que vea a su médico.
Los teléfonos celulares en los EE.UU. con menos de 3 vatios de salida no parecen afectar a los marcapasos o el generador de pulso, pero como medida de precaución, debe mantener los teléfonos celulares como mínimo a 6 pulgadas (15 cm) de distancia del marcapasos. Evite llevar un teléfono celular en el bolsillo pectoral, ubicado sobre el marcapasos.
Siempre consulte a su médico si se siente mal después de realizar alguna actividad, o si tiene alguna pregunta sobre una actividad nueva que desee empezar.
Consulte siempre a su médico si tiene alguna duda sobre el uso de ciertos instrumentos cerca del marcapasos.
Los Recursos en la Red
El contenido proveído aquí tiene un propósito informativo únicamente, y no está diseñado para diagnosticar o tratar un problema de salud o una enfermedad ni reemplazar el consejo médico que usted reciba de su médico. Por favor, consulte a su médico para aclarar cualquier pregunta o preocupación que usted pueda tener acerca del trastorno que padece.
Esta página contiene enlaces a otros sitios Web con información sobre este procedimiento y condiciones de salud relacionadas. Esperamos que estos sitios le sean útiles, pero recuerde que nosotros no controlamos ni avalamos la información presentada en ellos, así como ellos tampoco avalan la información presentada en nuestro sitio.
American College of Cardiology (Colegio Americano de la Cardiología)
American Heart Association (Asociación Americana del Corazón)
Heart Rhythm Society (Sociedad de Ritmo Cardíaco)
National Institutes of Health (NIH) (Institutos Nacionales de la Salud)
National Library of Medicine (Biblioteca Nacional de Medicina)

Conéctese con nosotros:
Descarga nuestra App: