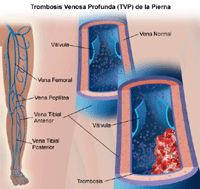
Trombosis Venosa Profunda (TVP)
¿Qué es la trombosis venosa profunda?
La trombosis venosa profunda (TVP) es una afección en la que participa un coágulo de sangre o trombo que se aloja en una vena profunda. Se presenta con más frecuencia en las piernas, pero una persona puede tenerla en una vena profunda dentro de un brazo u otra parte del cuerpo. Parte del coágulo, llamado émbolo, se puede separar de la vena. Desde allí, puede viajar a los pulmones y formar una embolia pulmonar (EP). Esta afección puede interrumpir el flujo de la sangre.
Los proveedores de atención médica usan el término tromboembolia venosa (TEV) para describir tanto la TVP como la EP. Usan el término TVP porque las dos afecciones están muy íntimamente relacionadas al igual que su prevención y tratamiento.
¿Cuáles son los factores de riesgo de la trombosis venosa profunda?
Los factores de riesgo incluyen:
Obesidad
Trastorno de coagulación de la sangre
Más de 60 años de edad
Cirugía
Un período prolongado sin moverse, como por hospitalización o por un viaje largo
Uso de píldoras anticonceptivas o terapia de reemplazo hormonal
Ciertas enfermedades y trastornos, como:
antecedentes de coágulos de sangre
várices
problemas de corazón, como insuficiencia cardíaca o ataque al corazón (infarto de miocardio)
enfermedad intestinal inflamatoria
lupus eritematoso sistémico, una enfermedad del sistema inmunitario
cáncer y algunos tratamientos contra el cáncer
parálisis
embarazo
tener un catéter venoso central, por ejemplo, en una vena grande del pecho
¿Cuáles son los síntomas de la trombosis venosa profunda?
Se pueden presentar coágulos sanguíneos sin presencia de síntomas. Cuando sí provocan síntomas, pueden incluir:
Dolor, enrojecimiento, hinchazón o calor en la pierna, el brazo u otra zona afectada
Dolor sordo o sensación de tensión al caminar o mantenerse de pie (si el coágulo está en la pierna)
Latidos cardíacos acelerados (taquicardia)
Fiebre leve
Venas cerca de la piel que se ven con más facilidad
Los síntomas de un coágulo sanguíneo pueden parecerse a los de otros problemas de salud. Consulte siempre a su proveedor de atención médica para obtener un diagnóstico.
¿Cómo se diagnostica la trombosis venosa profunda?
Además del examen físico y la historia clínica completa, las pruebas de diagnóstico pueden incluir:
Ultrasonido dúplex. Este procedimiento consiste en la aplicación de un gel ecográfico (o de ultrasonido) sobre la zona afectada y el desplazamiento de un dispositivo manual sobre esta. La imagen del flujo sanguíneo se muestra en una pantalla. La ecografía dúplex es la prueba de diagnóstico más frecuente para la detección de coágulos de sangre.
Análisis de laboratorio. Es posible que se hagan pruebas de sangre para confirmar si existen problemas de coagulación o de otro tipo.
Tratamiento para la trombosis venosa profunda:
El tratamiento específico será determinado por su proveedor de atención médica basándose en lo siguiente:
Su edad, su estado general de salud y sus antecedentes médicos
La gravedad de la enfermedad
Sus signos y síntomas
Su tolerancia a determinados medicamentos, procedimientos o terapias
Sus expectativas para la evolución de la enfermedad
Su opinión o preferencia
El objetivo del tratamiento es prevenir el crecimiento del coágulo para evitar que llegue a sus pulmones y reducir las probabilidades de que se forme otro coágulo.
El tratamiento puede incluir:
Diluyentes de la sangre (anticoagulantes). Estos medicamentos disminuyen la capacidad de la sangre de coagularse. Las pastillas de warfarina (Coumadin) y las inyecciones de heparina son ejemplos de anticoagulantes. También es posible que se usen anticoagulantes más nuevos, por ejemplo, rivaroxabán, apixabán, dabigatrán y enoxaparina. El efecto secundario más frecuente de los medicamentos anticoagulantes es el sangrado (hemorragia). Los hematomas o las hemorragias deben informarse al médico de inmediato.
"Rompecoágulos" (fibrinolíticos o trombolíticos). Estos medicamentos se usan para disolver los coágulos.
Filtro en la vena cava. En algunos casos, se inserta un filtro en la vena cava (la vena grande que devuelve la sangre del cuerpo al corazón) para evitar que los coágulos lleguen al corazón y los pulmones.
Prevención de la trombosis venosa profunda:
La prevención de la formación de coágulos puede incluir la administración de medicamentos anticoagulantes a algunos pacientes de cirugía. Mover los dedos de los pies y los tobillos ayuda a prevenir la formación de coágulos debida a períodos largos de permanecer sentado o acostado.
Cuando viaje y tenga que estar sentado por mucho tiempo, puede reducir su riesgo de formación de coágulos tomando las siguientes medidas:
Camine por los pasillos (si está viajando en avión u ómnibus)
Pare cada hora y camine un poco (si está viajando en automóvil)
Mientras esté sentado, mueva sus piernas, tobillos y dedos de los pies
Vista ropas sueltas
Evite tomar bebidas alcohólicas
Beba mucha agua y otros líquidos saludables
La prevención también puede incluir:
Deambular. Levantarse y moverse tan pronto como sea posible después de una cirugía o enfermedad.
Dispositivo de compresión secuencial ("SCD", por sus siglas en inglés); compresión neumática intermitente ("IPC", por sus siglas en inglés). Una máquina que aplica una presión leve sobre las piernas.
Medias elásticas o de compresión.
¿Cuáles son las complicaciones de la trombosis venosa profunda?
Una de las complicaciones más serias de un coágulo sanguíneo es la embolia pulmonar (EP). Esta puede interrumpir la circulación de la sangre a los pulmones. Representa una emergencia y puede causar la muerte.
Otras dos complicaciones de los coágulos son la insuficiencia venosa crónica y el síndrome postrombótico.
La insuficiencia venosa crónica puede presentarse luego de una trombosis venosa profunda en una vena de una pierna. Significa que esa vena ya no funciona bien. Es una afección duradera por la que la sangre permanece en la vena en vez de volver al corazón. Los síntomas comunes son dolor e hinchazón de la pierna.
El síndrome postrombótico también puede presentarse después de un coágulo de sangre en una vena de una pierna. Es un problema que dura mucho tiempo y causa dolor, hinchazón y enrojecimiento. También se pueden presentar úlceras y llagas. Todos estos síntomas pueden dificultarle caminar y realizar sus actividades diarias.
¿Cuándo debo llamar al proveedor de atención médica?
Llame a su proveedor de atención médica si tiene síntomas de un coágulo sanguíneo. Estos incluyen dolor, hinchazón y enrojecimiento en una de sus piernas o en uno de sus brazos.
Llame al 911 si tiene síntomas de embolia pulmonar. Por ejemplo, dolor de pecho, dificultad para respirar, latidos rápidos, sudor, tos (puede ser con sangre) y desmayo.
Algunos medicamentos usados para tratar los coágulos de sangre puede aumentar su riesgo de sangrado. Llame a su proveedor de atención médica si tiene signos de sangrado o al 911 si el sangrado es intenso e incontrolable.
Conéctese con nosotros:
Descarga nuestra App: